最新临床指南分享清晨血压临床管理的中国专家指导建议(节选)
中华医学会心血管病学分会高血压学组
中国每5个成年人中有1人患有心脑血管疾病。与西方国家不同,中国卒中的比例明显增高,是心肌梗死的5倍。高血压是心脑血管疾病最重要的危险因素。我国资料显示,高血压对中国人群心血管疾病的影响远大于其他危险因素,是我国人群发生心血管事件首要危险因素,其独立致病的相对危险为3.4,人群归因危险百分比高达35%。对高血压的有效管理是降低心脑血管疾病发病的重要手段。
目前血压管理已从传统关注降压的“量”逐渐转变为注重降压的“质”。清晨血压管理是进入血压管理时代的标志之一。随着我国居民生活水平的提高、全民健康教育的开展和家庭自测血压的普及,对清晨血压的管理已成为可能。本指导建议旨在规范清晨血压管理,提高医生对清晨血压的认识,更有效指导患者进行规范的自我血压监测,从而降低各种心脑血管并发症的发生率,减缓并逆转中国心脑血管事件持续高发趋势。
清晨是心脑血管事件的高发时段,猝死、心肌梗死和卒中等发病高峰均在觉醒前后4-6h。缺血性卒中在清晨时段的发生风险是其他时段的4倍,心血管死亡风险在上午7:00-9:00间比其他时段增加70%。清晨血压升高是促发心脑血管事件的重要因素。因此有效控制清晨血压具有重要的临床意义。
一、清晨血压与靶器官损害
清晨血压与动脉粥样硬化和左心室肥厚相关。研究显示,清晨6:00-10:00间收缩压每增加10mmHg,颈总动脉内膜中层厚度增加17μm(95%CI3-31μm,P=0.018)在101例来自同一社区年龄≥50岁人群中,研究显示,清晨高血压患者颈动脉粥样硬化的相对风险增加5倍。
清晨血压与肾脏损害也密切相关。一项纳入170例正在接受降压治疗的2型糖尿病患者的研究发现,清晨血压升高患者糖尿病肾病发生明显高于非清晨血压升高患者(44%比0,P<0.01),糖尿病肾病与家庭测量的清晨收缩压相关,而与诊室收缩压无关联。
二、清晨血压与心脑血管事件
血压晨峰与心脑血管事件相关。一项包括中国人群在内的多种族人群研究中,共纳入5645名研究对象,平均随访11.4年,当血压晨峰≥37.0mmHg时,冠状动脉事件增加45%(P<0.05),所有心血管事件增加30%(P<0.05),全因死亡增加32%(P<0.01)。一项平均随访3.5年的队列研究显示,基线收缩压晨峰每增高10mmHg,卒中风险增加22%,血压晨峰对事件的预测作用独立于年龄和24h平均收缩压。而在日本进行的平均随访10年的Ohashama研究中,血压晨峰增高也与出血性卒中相关。
清晨血压同样对事件有预测价值。一项纳入519例老年高血压患者的前瞻性研究中,平均随访41个月,共发生44例卒中事件。对比分析24h平均血压、诊室血压、觉醒血压(觉醒前2h平均血压)、清晨血压(觉醒后2h平均血压)、夜间血压(睡前2h平均血压)和睡眠期间的平均血压,结果显示清晨血压是卒中事件最强的独立预测因子,清晨血压每增高10mmHg,卒中风险增加44%(P< 0.0001)。一项包括1789例40岁以上人群、平均随访6.6年的前瞻性队列研究则发现,觉醒后1h内测量的家庭血压比体检血压对心血管死亡具有更高预测价值。家庭自测收缩压每升高1mmHg,心血管死亡风险增加2.1%(P<0.05)。另外,在一项随访6年的糖尿病患者研究中,与清晨血压正常组相比,清晨血压增高组大血管并发症的风险增加 3.85倍(95%CI1.23-19.3,P=0.02)。
三、清晨血压的治疗
清晨血压控制情况不佳除了清晨血压过度升高自身的病理生理学原因外,更多是血压管理不善所致,如果选用了短效药物进行降压治疗,会出现药物性血压波动过大;若选用长效但实际上疗效不足以覆盖24h的降压药物,也无法控制24h血压。因此合理规范化使用降压药物是有效管理好清晨血压的关键。
清晨血压治疗的方案选择应遵循以下原则:
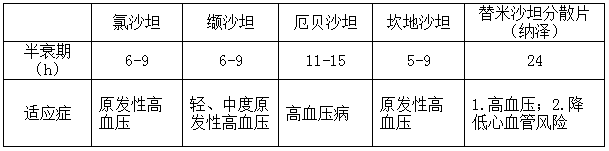
(1)使用半衰期24h以及以上、真正长效每日1次服药能够控制24h的血压药物,避免因治疗方案选择不当导致的医源性清晨血压控制不佳;
(2)使用安全可长期坚持使用并能控制每一个24h血压的药物,提高患者的依从性;
(3)对于单纯清晨高血压者,也可调整服药时间;
(4)使用心脑获益临床试验证据充分并可真正降低长期心脑血管事件的药物,减少心脑血管事件,改善高血压患者的生存质量。
小贴士:几种ARB(沙坦类)药物的比较